ГОЛЕНОСТОПНЫЕ И СТОПНЫЕ ПЕРИАРТРОЗЫ. ПЛОСКОСТОПИЕ.
Я.Ю.Попелянский, «Ортопедическая неврология», 2003 г.
В литературе прошлых лет по пояснично-крестцовому радикулиту, включая и литературу по вертеброгенным корешковым компрессиям, из стопных симптомов отмечались главным образом слабость разгибателя большого пальца, гипоальгезии в зоне иннервации корешков L5 или S1, изменения ахилловых рефлексов. Некоторые авторы в отдельных наблюдениях в корешковой компрессии при поясничном остеохондрозе были склонны видеть прямую причину статических деформаций стопы. Допускалось, что имеется параллелизм между выраженностью статических деформаций стопы и изменений в позвоночнике.
Но и в те годы мимо взора врачей не проходили и некорешковые проявления. F.Bradford и R.Spurling (1945) при дискогенной корешковой компрессии описывали боли браслетного типа по передней поверхности суставов, постуральный отек мягких тканей в области наружной лодыжки.
В клиническом примере, приведенном H.Wmkleret al. (1948), метатарзальгия возникла за три года до появления поясничных болей. М.К.Бротман (1975), И.П.Кипервас (1979) отмечали нейрогенный дистальный отек стопы, кальканео-ахиллодинии как возможные первые вегетальгические предвестники корешковой компрессии.
L.Hult (1954) выявил плоскостопие у 22% обследованных рабочих, но эти деформации не коррелировали с поясничным остеохондрозом. К.Е.Петров (1991) считает, что ни поражения позвоночника, ни изменения в крестцово-подвздошном сочленении не вызывают статические деформации стопы. Последние опосредованы дискоординацией мышц голени и стопы и явлениями нейроостеофиброза в тканях стопы и голени.
Не без основания обращают внимание на одновременно возникающие процессы старения тканей в стопе и позвоночнике. Изменения в стопе у больных с поясничным остеохондрозом должны рассматриваться и в плане биомеханических взаимоотношений. Нет прямой зависимости между формой стоп и неприятными ощущениями в области нижних конечностей. Страдания обычно начинаются тогда, когда наступает ДЕКОМПЕНСАЦИЯ В СОСТОЯНИИ МЫШЦ ГОЛЕНИ И СТОПЫ, перенапрягающихся в процессе удержания (сохранения) ее спиральной формы: свод, высокий ли, низкий ли, начинает опускаться. Возникающие при этом функциональные блоки в суставах стопы — явление компенсаторное, и чем больше удлинение стопы, тем меньше количество функциональных блоков. В порядке противодействия возникает рефлекторное напряжение комплекса мышц, отнюдь не одних лишь болыпеберцовых, как полагали в прошлом, например. Считалось, что с перенапряжением и последующим ослаблением малоберцовых мышц стопа опускается, пронируется и отводится. Однако в формировании данной деформации участвуют более обширные комплексы мышц и фиброзных образований. МЫШЕЧНАЯ ДИСКООРДИНАЦИЯ, ИЗМЕНЕНИЕ СИЛЫ, ТОНУСА И ДЛИНЫ МЫШЦ касается всего их комплекса в области голени и стопы.
Статико-динамическая функция стопы должна рассматриваться с учетом ее спиралеобразного положения. Свод поддерживается не только путем «подвешивания» его малоберцовыми мышцами, но и «тетивой», образуемой короткими мышцами свода, сгибателями пальцев, включая длинный сгибатель большого пальца. Важную роль в образовании этой спирали играет и длинная малоберцовая мышца; участвуют в этом и задние мышцы голени. В связи с изменением положения стопы вес тела падает почти исключительно на таранную кость, которая при расслабленных связках смещается внутрь, вперед и вниз. Особенно легко эти изменения происходят при укорочении одной из ног.
При смещении центра тяжести компенсаторно СГИБАЕТСЯ КОЛЕННЫЙ СУСТАВ (genu valgum). Это, в свою очередь, ведет к НАПРЯЖЕНИЮ ШИРОКОЙ ФАСЦИИ БЕДРА, к СГИБАНИЮ В ТАЗОБЕДРЕННОМ СУСТАВЕ (coxa vara) и к СКОЛИОЗУ. В этих-то условиях изменения биомеханических отношений и образуются АРТРОЗЫ, ПЕРИАРТРОЗЫ, ПОДПЯТОЧНЫЕ БУРСИТЫ, АХИЛЛОДИНИЯ.
Артроз таранно-пяточного сустава проявляется болью при движениях в суставе, особенно при ходьбе по неровной почве из-за адаптационных движений стопы, болезненностью при пальпации, отечностью в области лодыжек и рентгенологической картиной артроза таранно-пяточного и таранно-ладьевидного суставов.
Поражения фиброзных тканей ахиллова сухожилия, подошвенных мышц и подошвенного апоневроза в области прикрепления к пяточной кости называют КАЛЬКАНЕОДИНИЕЙ — болью в пятке. Выбор места поражения стопы, возможно, определяется зонами перегрузки. При стопных синдромах устанавливалось увеличение нагрузки на передние отделы стопы. При ходьбе затруднен перекат через больную стопу и усилен задний толчок на здоровой ноге за счет большого пальца.
При симфизо-стернальной перегрузке, когда центр тяжести тела переносится вперед и на пятку падает повышенная нагрузка опоры, возникающие при этом боли A.Bngger (1967) определил как синдром пяточной нагрузки. При включении в патологический процесс близлежащих серозных сумок в них развиваются реактивные воспалительные явления: формируется картина тендобурсита, надпяточного (ахиллодиния, ахиллобурсит) или подпяточного.
При наступании на пятку и при подошвенном сгибании стопы больные испытывают сильные боли в области задних и нижних отделов этой кости. Ахиллово сухожилие бывает болезненным при пальпации, утолщенным. Такая же болезненность бывает и со стороны подошвенной поверхности пятки, у переднего края пяточной кости, где прикрепляются короткие мышцы стопы. Процесс может закончиться оссификацией пораженных тканей в месте прикрепления ахиллова сухожилия или подошвенных мышц и апоневроза с образованием ЭКЗОСТОЗОВ — шпор пяточной кости. Боль в пятке обусловлена не столько наличием шпор, сколько процессом в мягких околосуставных тканях.
В некоторых редких случаях дистрофические изменения проявляются в форме фиброзита и апоневрозита стопы (болезнь Ледерхоза), состояния, аналогичного контрактуре Дюпюитрена. Постепенно происходит ретракция подошвенного апоневроза с образованием полой стопы. Вначале появляется узловое утолщение размерами с лесной орех, затем чрезмерно сгибаются и пальцы, в зоне их проксимальных суставов прощупываются округлые плотные эластические безболезненные узлы. В некоторых случаях отмечается сочетание данного заболевания с контрактурой Дюпюитрена, что служит поводом для предположения о семейно-наследственном предрасположении к этой форме фиброзита.
СТОПА человека, помимо ее биомеханической функции по удерживанию веса человека, представляет ОГРОМНУЮ РЕЦЕПТИВНУЮ ЗОНУ. Тонкая структура построения свода стопы дает возможность восприятия малейшего противодействия мышечному напряжению при стоянии и ходьбе. Через стопу человек взаимодействует при стоянии и ходьбе с почвой. Т.к. позвоночник как часть опорно-двигательного аппарата играет важную роль в реализации тех же статокинетических функций, он не может при этом не взаимодействовать со стопой.
В.С.Гурфинкель, Я.М.Коц, М.Л.Шик (1965) показали различные стороны влияния рецепции стоп на активность мышц голени, бедра и поясницы. Ими были прослежены механизмы происходящей при этом коррекции сдвигов общего центра тяжести. Подчеркивая эти взаимоотношения, А.А.Скоромец и соавт. (1985) считали, что среди больных поясничным остеохондрозом плоскостопие встречается в 3 раза чаще, чем среди других пациентов неврологического стационара.
Как ни преувеличены эти данные, функциональное единство СИНЕРГИЧЕСКОЙ АКТИВНОСТИ мышц нижних конечностей и поясничного отдела позвоночника не вызывает сомнения. Оно подтверждается корреляцией между изменениями биопотенциалов и смещением центра тяжести, регистрируемым на стабилографе.
Таким образом, отношения между патологией поясницы и стопы являются взаимными. В силу соответствующих рефлекторных отношений не приходится удивляться, что дистрофические периартикулярные стопные синдромы ЧАЩЕ НАБЛЮДАЮТСЯ не при корешковых, а ПРИ РЕФЛЕКТОРНЫХ СИНДРОМАХ и не в начале обострений, а к концу («радикулит уходит в землю»), равно как и в периоды ремиссии. Они являются или, по крайней мере, могут являться выражением позных и викарных перегрузок, формирующихся по ходу обострения остеохондроза и последующей ремиссии. Проследим это на следующем примере.
Больной И., 50 пет. В прошлом — фронтовая воздушная контузия. За 1,5 месяца до поступления в стационар в момент наклона туловища вперед ощутил резкую боль
в пояснице. Лечился по поводу люмбаго. Через 10 дней после этого при наклоне вперед новый приступ ноющих, временами жгучих болей, которые на этот раз стали отдавать по задне-боковым отделам левого бедра до наружной лодыжки. Боли эти при поворотах в постели, разгибании и кашле становились простреливающими. Мог ходить, наклонившись вперед, опираясь на палку. Поясничный кифоз не преодолевался при попытке разогнуться. Был ограничен и объем наклонов туловища вправо. Наклон влево в нижне-поясничных сегментах и компенсаторный наклон вправо — в верхне-поясничных определялись и на передне-задней рентгенограмме. Определялись также выраженные явления спондилеза. Были четкие признаки компрессии корешка L5 (слабость передней большеберцовой мышцы и разгибателя большого пальца, очень легкая гипоальгезия в зоне иннервации соответствующего сегмента) и синдрома грушевидной мышцы. По мере лечения покоем, новокаинизацией грушевидной мышцы, капсулы сустава L5 – S1, фонофорезом болезненность левого сустава уменьшалась, больной стал легче поворачиваться в постели. Одновременно, однако, по мере повторявшихся попыток ходьбы появлялись новые болевые ощущения в области ахиллова сухожилия и задне-наружных отделов пятки. К этому времени были болезненны точки: по внутреннему краю камбаловидной мышцы, в области наружной головки икроножной мышцы и в подколенной ямке, но больше всего — участок перехода мышцы в ахиллово сухожилие. При пальпации оно определялось как утолщение сравнительно с тем же сухожилием правой ноги. Боли в нем усиливались при пассивном сгибании стопы и особенно при ходьбе. Инъекционные и физиотерапевтические воздействия стали проводиться преимущественно на область икроножной мышцы, ахиллова сухожилия. После этого боли исподволь становились все слабее, стала возможной ходьба до 50, затем до 75 метров. Через 2,5 месяца пребывания в отделении больной выписался в хорошем состоянии.
Итак, ахиллодиния развилась не на первом этапе компрессии и компрессии не первого крестцового корешка. У больного с четкими явлениями слабости большеберцовых мышц в связи с компрессией корешка L5 ВИКАРНОЕ ПЕРЕНАПРЯЖЕНИЕ ТРЕХГЛАВОЙ МЫШЦЫ ГОЛЕНИ стало сопровождаться болезненностью различных отделов этой мышцы, в особенности ахиллова сухожилия.
Изменения фиброзных тканей стопы возникают и в связи с позными миоадаптивными механизмами развития нейроостеофиброза в области стопы. Напомним, что склеротомные боли до наружной поверхности стопы распространяются из капсулы сустава L4-5 и из верхних отделов крестцово-подвздошной связки. Таким образом, здесь могут возникнуть явления нейроостеофиброза и до формирования позных или викарных перегрузок — в остром периоде поражения поясничной или крестцово-подвздошной областей.
А.И.Осна (1965) указал на появление непродолжительных, в течение нескольких дней, болей в области пятки и подошвы у пациентов, впервые вставших на ноги после операции по поводу грыжи поясничного диска. Автор объяснил эти боли слабостью мышц голени и стопы в связи с их длительным бездействием. Однако при отсутствии вертеброгенной патологии длительная послеоперационная гипокинезия подобной талальгии не вызывает.
В нашей клинике было предпринято специальное изучение вопроса о поражении периартикулярных тканей стопы, включая поражение их при плоскостопии, у больных поясничным остеохондрозом.
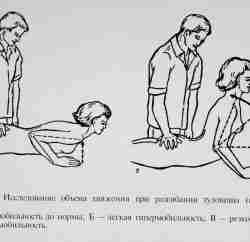
Объективными ПРИЗНАКАМИ ФУНКЦИОНАЛЬНОЙ НЕДОСТАТОЧНОСТИ СТОПЫ являются: утомляемость мышц голени после непродолжительной ходьбы или после продолжительного пребывания в положении сидя, судороги икроножных мышц и стопы, пастозность и отечность нижних конечностей к концу рабочего дня, неустойчивость суставов, болезненность мышц, связок, частое образование мозолей. Вездесущим компонентом функциональной недостаточности стоп является утомляемость мускулатуры голени и стопы. Оказалось, что эти признаки присущи не только больным с остеохондрозом, имеющим явные признаки деформации стоп, но и лицам, у которых плоскостопие визуально, подометрически и плантографически не выявлялось.
У 2/3 больных поясничным остеохондрозом в период ремиссии встречается повышенная утомляемость мышц голени. Далее, в порядке убывающей частоты, стоят крампи, болезненность мышц голени, затем постуральный отек. Чувство утомления в мышцах стоп в условиях дополнительной статической нагрузки при стоянии раньше всего (через 5-7 минут) возникает у лиц с плоскостопием, за тем,
на 8-10 минутах, — у лиц с поясничным остеохондрозом, обнаруживающим признаки функциональной недостаточности, еще позже — при остеохондрозе без указанных признаков (на 14-17 минутах; в норме в среднем на 25 минуте).
Кроме того, у больных с функциональной недостаточностью стоп выявляется ПОВЫШЕННАЯ РЕФЛЕКТОРНАЯ ВОЗБУДИМОСТЬ МЫШЦ при их пассивном растяжении. Это подтверждает представление о нейроостеофиброзе как об альгическом стреч-периартрозе, т.е. о дистрофическом состоянии фиброзных и мышечных тканей, которые в ответ на растяжение вызывают усиление рефлекторных реакций мышцы и болевых ощущений, исходящих из растягиваемых тканей, особенно в области суставов.
Все это подтверждает теоретические положения о нарушении координации мышц при их укорочении или растянутости в условиях дисбаланса их тонуса и силы. Если учесть различные морфологические особенности мышц стопы, мышц-двигателей и их синергистов, мышц-фиксаторов и нейтрализаторов с различными свойствами их упруги х соединительнотканных элементов, станет ясно, в какой мере рассогласование в этой системе происходит на всех уровнях от периферии до сегментарно-надсегментарных механизмов.
Итак, поясничный остеохондроз способствует развитию ФУНКЦИОНАЛЬНОЙ НЕДОСТАТОЧНОСТИ МЫШЦ ГОЛЕНИ И СТОПЫ, особенно в условиях неблагоприятных статических и динамических нагрузок. Функциональная недостаточность стопы способствует РАЗВИТИЮ ПЛОСКОСТОПИЯ, наступающего лишь при наличии врожденных и приобретенных особенностей мышц и фиброзных тканей стопы. Плоскостопие же, изменяя статодинамику, влияет на состояние позвоночника. Вальгируется не только стопа, но и коленный сустав, возникает GENU RECURVATUM. Впоследствии компенсаторно наступает антеверзия таза и, соответственно, ПОЯСНИЧНЫЙ ГИПЕРЛОРДОЗ, что способствует развитию грудного кифоза соответствующей ГИПЕРЛОРДОТИЧЕСКОЙ УСТАНОВКОЙ ШЕИ. В этих условиях, если имеются другие предпосылки, ПЛОСКОСТОПИЕ СПОСОБСТВУЕТ РАЗВИТИЮ ПОЯСНИЧНОГО ОСТЕОХОНДРОЗА.
В укреплении свода стопы принимают участие более 60 связок, которые представляют собой огромное рецептивное поле. Все это крайне важно для сложных координаторных отношений, но и, с другой стороны, способствует появлению нейроостеофиброза: болям, болезненности и чувству дискомфорта в области стопы. С этим же связана возможность раздражения не только рецепторов измененных фиброзных тканей, но и нервных стволов, сдавливаемых этими тканями, — стопные синдромы ущемления, сжатия.




















Они устали 😜😎